Профилактика и лечение на гъбични инфекции при интензивно лечение - други материали
LV Usenko Mosentsev NF
Етиологията и патогенезата на гъбични инфекции. S човешки патогени микози са различни дрожди (Candida SPP. Cryptococcus SPP.) И плесен (Asparagillus SPP. Penicillum SPP. Mucoz SPP.) Гъбички. В хирургични пациенти и в критични състояния имат първичен етиологичен значението на рода Candida - 85,6% според данните на Националния комитет за контрол на вътреболничните инфекции на Съединените щати. Кандидоза може да се развие както ендогенно и екзогенно заболяване. С оглед на факта, че патогенността на Candida не е висока, най-вече развитието на ендогенната форма на отслабването на защитните сили на организма.
От съвременна точка на това, две коренно различни механизми на патогенезата, както и кандидоза: инвазивна и неинвазивна кандидоза. Инвазивна кандидоза, причинени от въвеждането нишковидни форми Candida гъбички приемащата тъкан в развитието на системна кандидоза и с лезии на висцерални органи.
Не-инвазивна кандидоза реализира без трансформира филаментозни гъбички под формата поради пролиферация му в кухината на кухото орган се резорбира - червата. Патогенезата е на кандидоза и играе ролята на развитието и задълбочаването на дисбиоза и смесени инфекции в чревния лумен, анормални резорбция продукти от ферментацията на хранителни вещества и метаболити на гъбички.
Основни понятия солна кандида инфекция и клинични симптоми.
Уместно е да се припомни, концепцията за: носител, колонизация, инвазия, разпространение, кандидемията, разпространена кандидоза. Превозът - не е ограничено или неограничено във времето, не се намира в макроорганизма сапрофитни, опортюнистични или патогенни микроорганизми. Колонизацията - в резултат на носител и последваща проверка предварително определен диапазон на отворена система в макроорганизма патогенни клетки условно патогенни микроби или микроби - symbiont поради адхезия на микроорганизма. Микроорганизъм е кандида албиканс, Cryptococcus neotormans, Histoplasma capsutatum и други отворени системи в организма -. Дихателната, храносмилателната, пикочно-половата, зрителен, слухов, както и при съдови катетри, ние изкуствено превод на затворена система на открито.
Инвазия - се характеризира с факта, че зародишна патоген или патогени суспендира в значителен брой клетки прониква в жива тъкан, когато започна възпалителния отговор, и се микробите са намерени в патологичен материал микроскопия или култура.
Разпространение -, където условно патоген или патогени invaziruya на една порция достигне отдалечени места в тялото, където нов инвазивен огнища. Разпространение на Candida SPP. благоприятства повишаването на глюкозата в кръвта, което се случва в захарен диабет напр.
Кандидемия - микробиологична явление, което означава най-малко за разпределяне на един път на гъбички от кръвни култури.
Дисеминирана кандидоза - представлява Candida инфекция, срещащи се в много, които не са в контакт с всеки други органи, в които предполагат хематогенен разпространението на патогена.
Според дълбочината на освобождаването на поражението:
- повърхностно кандидоза с орални мукозни лезии, фаринкса, хранопровода, на дебелото черво, вагината;
- повърхностен инвазивна кандидоза инфекция се разпространява отвъд основната мембрана, но без паренхимни органи;
- Deep кандидоза - разгрома на паренхимни органи и нервната система. Клинични форми на кандидоза и клинични форми на кандидоза и се отличава с голямо разнообразие, основните от които са:
- кандидоза на кожата;
- кандидоза нокти хребети и ноктите;
- кандидоза на устната лигавица;
- генитална кандидоза;
- кандидоза на дихателните пътища и ухото;
- кандидоза на храносмилателния тракт;
- Candida менингит;
- Candida ендокардит. перикардит. миокардит;
- Candida тромбофлебит;
- Candida остеомиелит. артрит. медиастинит;
- интраабдоминални абсцес S, перитонит. абсцес и далака, черния дроб, панкреаса, свързани с Candida SPP.
- Candida ендофталмит;
- кандидемията и остра gemoblastozny кандидоза.
Диагностика на системна кандидоза и
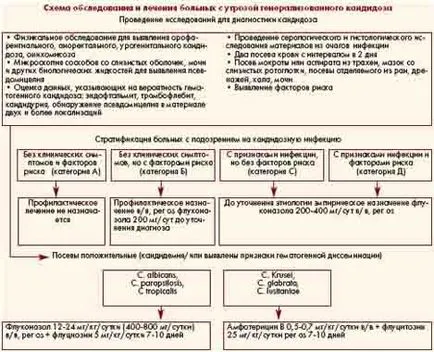
Навременното диагностициране на системна кандидоза и се характеризира със значителни трудности, защото Клиничните симптоми са неспецифични. Във връзка с това, става важни методи лабораторно тестване - микроскопични, култура, газова хроматография, молекулно.
Клиничните прояви на дисеминирана кандидоза и кандидемия и неспецифичното, но те определят вероятността от гъбични инфекции е висока. Тези клинични и лабораторни характеристики са:
- хипертермия, устойчиви на широкоспектърни антибиотици;
- хистологични доказателства за гъбични инфекции;
- избор рода Candida гъбички от кръв и други стерилни анатомични региони;
- мултифокална колонизация с Candida при пациенти, които имат рискови фактори;
- идентифициране на гъбични ендофталмит;
- серопозитивни.
Трябва да се отбележи, че е кандидоза може да бъде засегната от почти всеки орган. Най-често засяга белите дробове, мозъка, перитонеума, черния дроб, далака. Следователно, откриването на кандидемия допълнителна проверка е необходимо да се идентифицират огнища на разпространение (компютърна томография на корема, офталмоскопия мидриатично и др.).
От липсата на гъби в кръвта култура не изключва възможността за развиване на кандидемия при пациент в присъствието на рискови фактори и клинични признаци на диагностичен подход за откриване на лезии с последваща биопсия разкрива и отрицателните резултати от кръвни култури.
Рискови фактори за системна кандидоза и
Като се има предвид трудността на ранна диагностика на генерализирана кандидоза и неспецифични клинични прояви, е важно при избора на групи от пациенти с висок риск от системна кандидоза и който ви позволява не само да се осигури по-висока и по-фокусирани нива на клинично и лабораторно проследяване, но и своевременно да се започне профилактично антибиотично лечение, както и за да се осигури рационално използване на фунгициди и премахване на порочната практика за възлагане на всеки пациент, лекуван с антибиотици [4].
- дългосрочна терапия с антибиотици с широк спектър;
- Избор на Candida SPP. на две или повече анатомични зони (с изключение на кръв);
- осъществяване на програмата на хемодиализа;
- множество от трансфузия на кръвни компоненти и лекарства;
- дълъг престой в отделение за интензивно лечение;
- венозна съдова катетеризация;
- kdlitelnaya катетеризация на пикочния мехур;
- парентерално хранене, особено използването на мастни емулсии;
- сонда ентерално хранене;
- операция на коремните органи, особено през перфорациите на кухи органи и остър панкреатит както и;
- изгаряния на II-III степен тежка черепномозъчна травма, свързана травма;
- тежка инфекция (сепсис, перитонит, интраабдоминални абсцес и.);
- имуносупресивна състояние (диабет приложение имуносупресори, продължителната кортикостероидна терапия, химиотерапия и лъчева терапия на тумори и ХИВ инфекция .;
- диария или тежки мукозит.
При пациенти с ICU от особено значение за появата на патологични колонизация на Candida SPP. 4 групи фактори:
1. тежестта на основното заболяване.
2. Използването на широкоспектърни антибиотици.
3. Фактори, свързани с многокомпонентна инвазивен мониторинг и техники за интензивно лечение.
4. Фактори, поради естеството на хирургични заболявания и хирургична интервенция.
Всички по-горе рискови фактори са открити при пациенти с ICU достатъчно често. Важно е да се подчертае, че ако имате две или повече рискови фактори, рискът от инфекция се увеличава експоненциално.
Пациенти със симптоми на инфекция, но без рискови фактори за разгласени кандидоза и че не е типично за спешната медицина. Не се препоръчва емпирични противогъбични агенти.
Ранно приложение на емпирична противогъбична терапия е обосновано от наличието на симптоми на инфекцията, и две или повече рискови фактори за инвазивна кандидоза и. Най-честите клинични симптоми са:
- горе температура 38,5 ° С или хипотермия под 36 ° С;
- удължено хипотония (систолично кръвно налягане под 80 mm Hg в продължение на повече от 2 часа), не коригира чрез редукция на БКК; BdshYu отсъствие на положителна динамика с подходяща антибиотична терапия;
- полиорганна недостатъчност или DIC - синдром.
- единствен избор Candida SPP. кръв (кандидемия);
- Избор на Candida SPP. от всеки стерилен анатомична област;
- микробиологичен идентификация на гъбички от всеки биологичен материал; BdshYu кандидурия при пациенти с висок риск от генерализиран кандидоза и;
- замъглено зрение в разработването на специфични и ринит, ендофталмит;
- Симптомите на инфекция в присъствието на рисковите фактори за кандидоза и генерализирано, особено в колонизацията на 2 или повече анатомични региони;
- пациенти с хирургична патология и висок риск след операции на коремните органи, с повтарящи се гастроинтестинални перфорации асимптоматични инфекции;
- Избор на Candida tropicalis.
лечение крак и спортна
В момента има 4 групи на противогъбични лекарства следните стъпки:
1. антибиотици.
2. пиримидинови производни.
3. Азоли.
4. Други.
Механизмът на действие на по-голямата част от тях са свързани с влиянието на основните ензимите, участващи в биосинтезата на ергостерол, компонент на гъбични клетъчни мембрани, но тяхното ниво на излагане е различен.
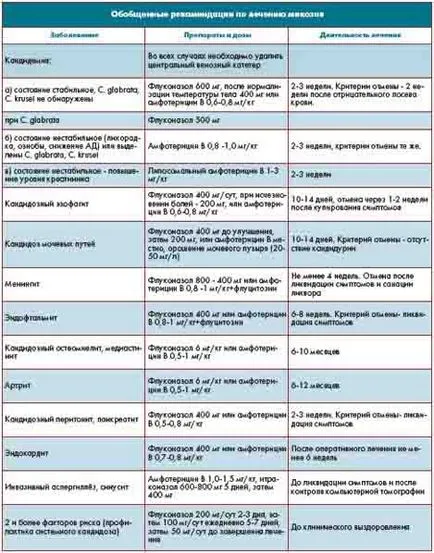
В най-широк спектър на противогъбична активност, характерни за полиенови антибиотици - амфотерицин В. Това е стандарт за лечение на инвазивна гъбична инфекция е, но е силно токсичен, причинявайки втрисане, треска, главоболие, гадене, повръщане, мускулни болки, ниско кръвно налягане, чревни кръвоизливи. Интензивността на тези дисплеи може да намали присвояване антихистамини, Н2-блокери, хидрокортизон (50 мг) или преднизолон (30 мг). В допълнение, амфотерицин В е с висока нефротоксичност и хепатотоксичност. Преди се препоръчва инфузия инфузия 0.9% разтвор 1L натриев хлорид.
Препоръчителната доза - 0,5-1 мг / ден в продължение на 10-14 дни в зависимост от тежестта и микози. Те имат редица предимства, свързани липидни формулировки на амфотерицин В, но те са много пъти по-голяма от неговата себестойност. Нистатин се използва в медицината от 1951 г. насам.
Той не се абсорбира в тънките черва и не се показва парентерално. Нейната област на приложение е ограничен среща с орофарингеална д, д повърхностна кандидоза на хранопровода, не-инвазивна кандидоза д черво. Липозоми форма нистатин - niotran има по-висока ефективност в инвазивна кандидоза е, но това не е регистрирано в Украйна.
Антимикотици пиримидин група имат ограничен спектър на противогъбична активност. Азоли са производни на имидазоли (клотримазол, миконазол, кетоконазол), триазоли и 1-то поколение (флуконазол, итраконазол) и второ поколение - флуконазол производни (вориконазол, равуконазол). Наркотиците в тази група се характеризира с широк спектър на активност, лекота на използване, ограничена токсичност, което ги прави лекарствата на избор за лечение на инвазивни гъбични инфекции и. Максимална бионаличност при орално приложение са флуконазол и флуцитозин (80%).
Най-широко използвани в хирургията и интензивно лечение с 2 - лекарства амфотерицин В и флуконазол. Въпреки това, предвид високия риск от токсичност и странични ефекти, парентералното приложение на Амфотерицин В се използва само в случаи на инфекция от гъбички не е чувствителен към флуконазол, особено S.krusei и C.glabrata и аспергилоза.
широк изследвания доказателства установено високо ефикасността на флуконазол при лечението на системен кандидоза и няма значителни разлики в сравнение с амфотерицин В.
Препоръчва се профилактично доза флуконазол възлиза на 50-400 мг / ден в зависимост от степента на гъбична инфекция обобщение (средно 6 мг / кг / ден). Полезно за практикуващите причини препоръки генерализирана лечение микоза (вж. Таблица.) [7, 8].
В съответствие с международните практически препоръки въз основа на медицински доказателства и въз основа на нашия собствен опит е схема на изследване, профилактика и лечение на пациенти с кандидоза и генерализирано заплаха (вж. Стр 5).
Свързани статии за превенция и лечение на гъбични инфекции в интензивните отделения
- Профилактика и лечение на гъбични инфекции в интензивните отделения
- Дългодействащ бета2-агонисти: място за лечение на обструктивни белодробни заболявания
- Дългодействащ бета2-агонисти: в терапията на обструктивни белодробни заболявания Информацията антибактериална терапия на тежки инфекции на горните дихателни пътища емпирично антимикробна терапия за различни инфекции (2)
Новини за профилактика и лечение на гъбични инфекции в интензивните отделения
Обсъждане на профилактика и лечение на гъбични инфекции в интензивните отделения
- Ber- да бъде 4, 5 седмици от зачеването. Започната разпределяне малко кръв - е светлина. Ber- да бъде 4, 5 седмици от зачеването. Започнахме малко отделяне от кръвта - например svetlobordovye. KAK да очерня. Регистрация все още не са пуснати толкова рано. Какво да правя сега? Или това е нормално? Малко възпалено гърба и корема от двете страни. Без болка в областта на корема. И температурата на 37, 3 проведе в продължение на две седмици. Благодаря.
- Дъщерята 2 7goda, кашлица и хрема освобождаване смесва с кръв и сълзи. Дъщеря 2 7goda, кашлица и хрема разряд примесени с кръв и сълзене на очите, лекар, предписани Lasolvan. OFTADEK. Ефекта, който е слаб, детето е било болно за 1, 5 месеца. Какво не е наред, НЕЗАБАВНА